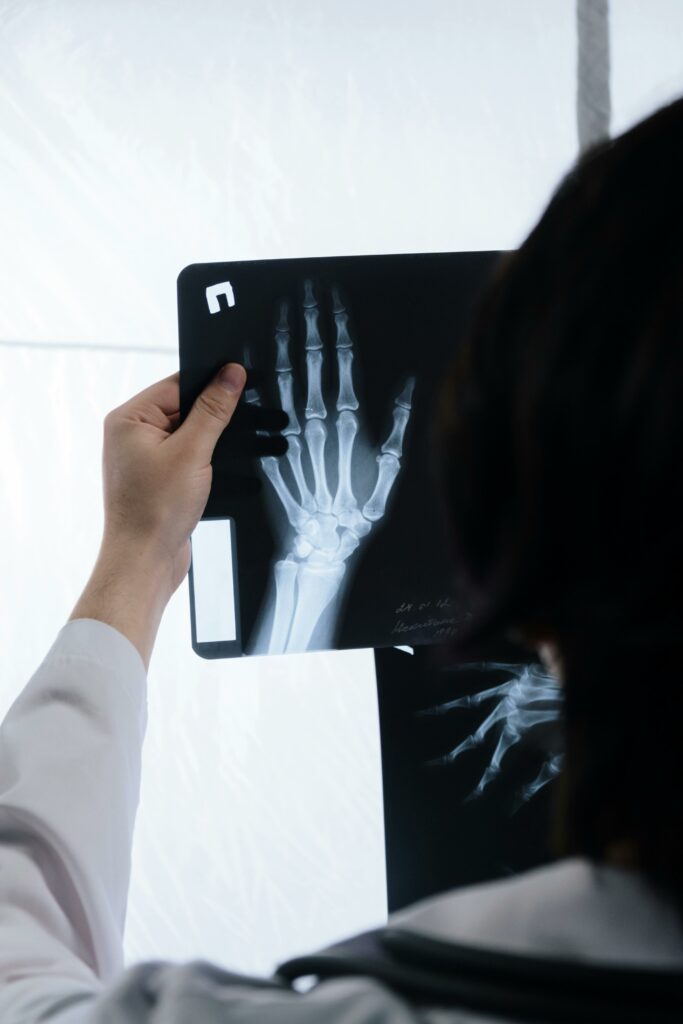
Main et Poignet
La main et le poignet forment un ensemble complexe de os, articulations, tendons et ligaments, permettant des mouvements précis et une grande dextérité.
Le poignet relie la main à l’avant-bras et assure la mobilité globale.
La main contient les os du carpe, les métacarpiens et les phalanges, ainsi que de nombreux tendons qui contrôlent chaque mouvement des doigts.
Pathologies fréquentes
Syndrome du canal carpien : compression d’un nerf au poignet entraînant engourdissement et douleurs.
Tendinites et ténosynovites : inflammation des tendons, souvent liée à des gestes répétitifs.
Arthrose du poignet ou des articulations des doigts : usure du cartilage entraînant raideur et douleurs.
Fractures et entorses : suite à un traumatisme, pouvant nécessiter une immobilisation ou une chirurgie.
Options de traitement
Non chirurgicales : repos, attelles, rééducation, infiltrations ou médicaments anti-inflammatoires.
Chirurgicales : envisagées uniquement si les traitements conservateurs sont insuffisants. Les interventions sont personnalisées selon la pathologie, l’âge et l’activité du patient.
Préparation préopératoire
Avant toute intervention, une consultation détaillée permet de comprendre vos symptômes, d’expliquer la chirurgie et d’anticiper la récupération.
Des examens d’imagerie peuvent être prescrits pour confirmer le diagnostic. Une préparation simple du poignet et de la main est réalisée pour optimiser le déroulement de l’opération.
Suites opératoires
-
La main et le poignet sont généralement immobilisés quelques jours à quelques semaines selon l’intervention.
-
Une surveillance attentive est assurée pour prévenir toute complication.
-
La douleur est contrôlée avec des traitements adaptés.
Rééducation
La rééducation est essentielle pour retrouver mobilité et force. Elle inclut :
-
Mobilisation douce progressive
-
Exercices fonctionnels pour les doigts et le poignet
-
Suivi personnalisé par un kinésithérapeute
Complications possibles
Bien que rares, il est important d’informer le patient sur :
-
Risque d’infection
-
Raideur ou diminution de mobilité
-
Douleur persistante
-
Lésions nerveuses mineures
Chaque situation est anticipée et suivie pour minimiser les risques et garantir un retour optimal aux activités quotidiennes et professionnelles.
Pathologies articulaires
- Canal carpien
- Doigt à ressaut
- Tendinite de De Quervain
- Fracture du poignet
- Définition, traitement, suites et complications
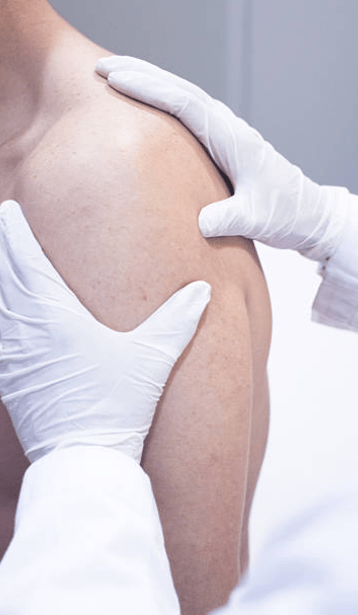
Épaule
L’épaule est une articulation très mobile, qui relie le bras au tronc. Elle est composée de l’omoplate, de la clavicule et de l’humérus, maintenus par une capsule articulaire, des ligaments et une coiffe de muscles et tendons appelée coiffe des rotateurs.
Pathologies fréquentes
Tendinopathies et rupture de la coiffe des rotateurs : douleurs et faiblesse du bras, souvent liées à l’âge ou à un effort répétitif.
Capsulite rétractile (“épaule gelée”) : raideur progressive avec limitation des mouvements.
Arthrose de l’épaule : usure du cartilage entraînant douleur et réduction de mobilité.
Luxations ou instabilités : déplacement de l’articulation suite à un traumatisme ou un geste brusque.
Options de traitement
Non chirurgicales : kinésithérapie, anti-inflammatoires, infiltrations, exercices à domicile.
Chirurgicales : réservées aux cas où les traitements conservateurs sont insuffisants, avec des interventions adaptées à chaque pathologie.
Préparation préopératoire
Une consultation complète permet de :
confirmer le diagnostic grâce aux examens d’imagerie
expliquer la chirurgie et ses objectifs
préparer le patient pour un geste sécurisé et efficace
Suites opératoires
L’épaule peut être immobilisée quelques jours à plusieurs semaines selon l’intervention.
La douleur est contrôlée par des traitements adaptés et le suivi est régulier pour prévenir toute complication.
Rééducation
Mobilisation progressive de l’épaule et du bras
Renforcement des muscles stabilisateurs
Suivi personnalisé par un kinésithérapeute pour restaurer force et amplitude
Complications possibles
Bien que rares, le patient est informé des risques potentiels :
raideur persistante
douleur résiduelle
infection ou hématome
complications liées à l’anesthésie
Chaque patient bénéficie d’un suivi attentif pour garantir une récupération optimale et un retour aux activités normales en toute sécurité.
Pathologies articulaires
- Rappel anatomique de la coiffe des rotateurs
- Pathologies de la coiffe
- Arthrose de l’épaule
- Traitement arthroscopique
- Prothèse de l’épaule
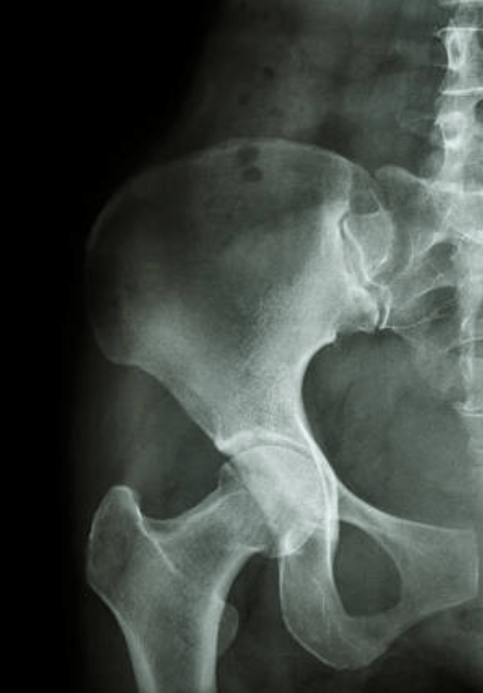
Hanche
La hanche est l’articulation qui relie le bassin au fémur, permettant à la jambe de se déplacer dans toutes les directions tout en supportant le poids du corps.
Elle est constituée de :
La tête fémorale : la partie supérieure du fémur, qui s’emboîte dans la cavité du bassin appelée cotyle.
Cartilage et ligaments : assurent la mobilité et la stabilité.
Muscles autour de la hanche : ils contrôlent la marche, la montée d’escaliers et les mouvements du quotidien.
Pathologies fréquentes
Arthrose de la hanche (coxarthrose) : usure du cartilage entraînant douleur et raideur progressive.
Bursites ou tendinites : inflammation des tissus autour de la hanche, souvent liée à un effort répété ou à un traumatisme.
Fractures du col du fémur : fréquentes chez les personnes âgées, nécessitant souvent une prise en charge chirurgicale.
Dysplasies ou conflits fémoro-acétabulaires : anomalies anatomiques pouvant provoquer douleur et limitation des mouvements.
Options de traitement
Non chirurgicales : kinésithérapie, médicaments anti-inflammatoires, infiltrations, adaptation des activités.
Chirurgicales : envisagées si les traitements conservateurs sont insuffisants, avec des interventions personnalisées selon la pathologie et le profil du patient.
Préparation préopératoire
Avant toute chirurgie, une consultation détaillée permet de :
confirmer le diagnostic grâce aux examens d’imagerie
expliquer l’intervention, les objectifs et le déroulement
préparer le patient pour une récupération optimale
Suites opératoires
La hanche peut être immobilisée ou protégée par des aides à la marche (canne, déambulateur) pendant quelques semaines.
La douleur post-opératoire est suivie et contrôlée grâce à des traitements adaptés.
Un suivi régulier est assuré pour prévenir les complications et garantir la sécurité du patient.
Rééducation
Mobilisation progressive de la hanche et des muscles environnants
Exercices adaptés pour restaurer la marche, l’équilibre et la force musculaire
Suivi personnalisé avec un kinésithérapeute pour optimiser la récupération fonctionnelle
Complications possibles
Bien que rares, les patients sont informés des risques potentiels :
infection ou hématome
raideur ou limitation persistante de la mobilité
douleurs résiduelles
complications liées à l’anesthésie
Chaque patient bénéficie d’un accompagnement attentif afin de retrouver mobilité, autonomie et qualité de vie.
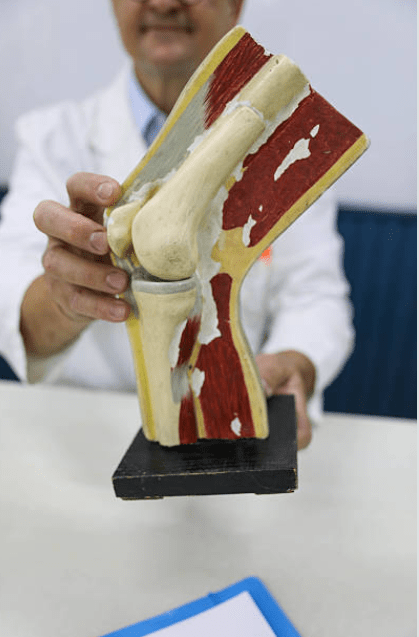
Genou
Le genou est l’une des articulations les plus sollicitées du corps, reliant le fémur au tibia, avec la rotule à l’avant. Il est composé de :
Os : fémur, tibia, rotule
Cartilage et ménisques : assurent l’amortissement et la stabilité
Ligaments : ACL, PCL, ligaments collatéraux, qui maintiennent l’articulation
Muscles et tendons : quadriceps et ischio-jambiers, indispensables pour la marche et les mouvements du quotidien
Pathologies fréquentes
Arthrose du genou (gonarthrose) : usure progressive du cartilage entraînant douleur et raideur.
Méniscopathies : lésion du ménisque pouvant provoquer blocages ou douleur lors du mouvement.
Ruptures ligamentaires : souvent liées à un traumatisme ou un sport à pivot (ligament croisé antérieur, LCA).
Tendinites ou bursites : inflammation des tendons autour du genou, fréquente chez les sportifs ou personnes actives.
Options de traitement
Non chirurgicales : kinésithérapie, anti-inflammatoires, attelles, injections intra-articulaires, adaptation des activités.
Chirurgicales : envisagées si les traitements conservateurs ne suffisent pas, avec des techniques adaptées à chaque pathologie et patient.
Préparation préopératoire
Avant toute intervention :
consultation complète pour confirmer le diagnostic et expliquer la chirurgie
examens d’imagerie pour planifier l’intervention
préparation du genou et explication des étapes postopératoires
Suites opératoires
Immobilisation partielle ou totale selon l’intervention
Gestion de la douleur avec traitements adaptés
Suivi rapproché pour prévenir les complications et assurer la sécurité
Rééducation
Mobilisation progressive du genou
Renforcement musculaire ciblé
Exercices fonctionnels pour retrouver stabilité, équilibre et amplitude de mouvement
Suivi personnalisé par un kinésithérapeute pour optimiser la récupération
Complications possibles
Bien que rares, le patient est informé des risques potentiels :
raideur ou limitation de mouvement
douleurs résiduelles
infection ou hématome
complications liées à l’anesthésie
Chaque patient bénéficie d’un suivi attentif, afin de retrouver mobilité, autonomie et confiance dans ses mouvements quotidiens.
Pathologies articulaires
- Chirurgie méniscale arthroscopique
- Chirurgie ligamentaire (LCA)
- Suture méniscale
- Méniscectomie
- Prothèse totale du genou

Pied et Cheville
Le pied et la cheville forment un ensemble complexe qui supporte le poids du corps et permet la marche, la course et l’équilibre. Ils sont composés de :
Os : tibia, fibula, talus, calcanéum et os du pied
Articulations : cheville, sous-talienne, métatarso-phalangiennes, assurant mobilité et stabilité
Tendons et ligaments : maintiennent l’articulation et transmettent la force musculaire
Muscles : responsables de la flexion, de l’extension et de la propulsion du pied
Pathologies fréquentes
Entorses et luxations de la cheville : liées à un traumatisme, provoquant douleur et gonflement.
Tendinopathies (Achille, péroniers) : inflammation des tendons, souvent associée à la pratique sportive ou à un effort répétitif.
Fasciite plantaire et métatarsalgies : douleur sous le pied ou au niveau des avant-pieds.
Arthrose ou déformations : hallux valgus, orteils en griffe, usure articulaire entraînant gêne et limitation de mobilité.
Fractures du pied ou de la cheville : nécessitant souvent une immobilisation ou une chirurgie selon le type et la gravité.
Options de traitement
Non chirurgicales : orthèses, attelles, repos, médicaments anti-inflammatoires, kinésithérapie et adaptation des activités.
Chirurgicales : envisagées uniquement si les traitements conservateurs sont insuffisants, avec des interventions ciblées selon la pathologie.
Préparation préopératoire
Avant toute chirurgie :
consultation détaillée pour confirmer le diagnostic et planifier l’intervention
examens radiologiques ou scanner pour préparer la chirurgie
explications claires sur le déroulement et la récupération
Suites opératoires
Immobilisation partielle ou totale selon l’intervention
Gestion de la douleur adaptée
Suivi rapproché pour prévenir les complications et sécuriser le retour aux activités
Rééducation
Mobilisation progressive et exercices spécifiques pour la cheville et le pied
Renforcement musculaire et travail de l’équilibre
Suivi personnalisé par un kinésithérapeute pour restaurer force et mobilité
Retour progressif aux activités sportives ou professionnelles
Complications possibles
Bien que rares, les patients sont informés des risques :
raideur ou limitation persistante de mouvement
douleurs résiduelles
infection ou hématome
complications liées à l’anesthésie
Chaque patient bénéficie d’un suivi attentif, afin de retrouver mobilité, équilibre et confort pour la marche et les activités quotidiennes.
Pathologies articulaires
- Hallux valgus
- Métatarsalgies
- Névrome de Morton
- Traitements chirurgicaux adaptés
PRP et Infiltrations échoguidées
Les infiltrations et le PRP (Plasma Riche en Plaquettes) sont des techniques ciblées permettant d’agir directement sur les articulations, tendons ou tissus mous.
Les infiltrations classiques apportent des anti-inflammatoires ou des anesthésiques directement sur le site douloureux.
Le PRP, issu d’un prélèvement sanguin du patient, contient des plaquettes concentrées et des facteurs de croissance qui favorisent la réparation des tissus.
La guidance échographique permet de positionner l’aiguille avec précision, garantissant efficacité et sécurité.
Pathologies fréquentes
Tendinopathies chroniques : épaule, coude, genou, cheville
Arthrose légère à modérée : genou, hanche, épaule
Douleurs musculaires ou ligamentaires persistantes
Petites lésions des tissus mous
Options de traitement
Non chirurgicales : repos, kinésithérapie, médicaments anti-inflammatoires
Infiltrations simples : soulagement local de la douleur, réduction de l’inflammation
PRP : stimule la régénération et favorise la récupération dans les tendinopathies ou micro-lésions
Le choix du traitement est personnalisé, selon la pathologie, l’âge et le profil du patient.
Préparation
Consultation préalable pour expliquer le geste et ses objectifs
Évaluation de la zone à traiter avec échographie
Préparation simple et rapide, souvent réalisée au cabinet ou en salle dédiée
Déroulement
L’injection est rapide et guidée par échographie, minimisant le risque et maximisant la précision
La zone est désinfectée et préparée pour garantir sécurité et confort
Suites et rééducation
Une légère douleur ou sensibilité locale peut survenir pendant 24 à 48 heures
Repos relatif et reprise progressive des activités selon le geste
La kinésithérapie peut être associée pour optimiser les résultats
Complications possibles
Très rares, généralement limitées à une douleur transitoire, un hématome ou une petite inflammation locale
Infection ou réaction locale extrêmement rare grâce aux protocoles stricts
Chaque patient bénéficie d’un suivi attentif, afin d’évaluer l’efficacité du traitement et adapter la rééducation si nécessaire.
Questions fréquentes
Bien préparer votre intervention
La consultation d’anesthésie permet d’évaluer votre état de santé, vos antécédents médicaux et de choisir l’anesthésie la plus adaptée. Elle est obligatoire avant toute intervention pour garantir votre sécurité.
Il est important d’apporter vos examens récents (analyses, radiographies), vos traitements en cours, et une liste de vos allergies ou antécédents médicaux.
Selon l’intervention, il peut s’agir d’analyses sanguines, d’ECG ou d’examens d’imagerie (radiographie, scanner, IRM). Ils permettent de vérifier que tout est prêt pour l’intervention.
Attention : Certains traitements (anticoagulants, anti-inflammatoires) peuvent nécessiter un ajustement. L’anesthésiste vous précisera la conduite à tenir.
Vêtements confortables, chaussures faciles à enfiler, ordonnance pour les médicaments, documents administratifs et éventuellement une attelle ou matériel prescrit.
Non, il est préférable de rester sans maquillage, vernis ni parfum le jour de l’opération. Il est également conseillé de prendre une douche antiseptique la veille et le main de l’intervention pour limiter les risque d’infection.
Oui, un proche peut vous accompagner jusqu’au service d’admission, mais l’accès à la salle d’opération n’est pas autorisé. Il est préférable de vous présenter à la clinique au minimum 1 à 2 heures avant l’intervention pour les formations et la préparation.
Après l'intervention
Respectez les consignes données par votre chirurgien et votre équipe : immobilisation, pansement, antalgiques. Le repos est important dans les premières heures.
Selon l’intervention, une mobilisation partielle ou une attelle peut être prescrite. Suivez strictement les recommandations pour éviter toute complication.
Fièvre, rougeur, gonflement important, douleur qui augmente ou saignement anormal. En cas de doute, contactez immédiatement le cabinet ou le service d’urgence de la clinique.
Elle débute généralement selon le type d’intervention, parfois dès le lendemain ou après quelques jours. Un programme personnalisé est fourni par le kinésithérapeute pour retrouver mobilité et force.
La durée dépend de l’intervention et de la progression du patient. Elle peut varier de quelques semaines à plusieurs mois, avec un suivi régulier.
Douleur intense non soulagée, gonflement important, rougeur ou chaleur au niveau de l’articulation, fièvre, saignement ou perte de sensibilité. Dans ces cas, contactez immédiatement votre chirurgien ou le service d’urgence.
